KozkoV.N., SokhanA.V., GavrilovA.V., ZocYa.V.
Kharkiv National Medical University, Ukraine
Neuroinfections in Kharkiv regional infectious diseases hospital at present
Резюме. Для оценки проблемы острых нейроинфекций в Харьковском регионе проанализированы все клинические случаи острых менингитов и менингоэнцефалитов за 2011–2013 годы. Под наблюдением находилось 398 пациентов с инфекционными поражениями центральной нервной системы (ЦНС), из них 313 (78,6%) ВИЧ-негативных и 85 (23,4%) ВИЧ-позитивных. Дана оценка этиологической структуры, тяжести течения и эффективности лечения острых нейроинфекций как ВИЧ-негативных, так и ВИЧ-позитивных пациентов. У ВИЧ-негативных пациентов наиболее тяжело протекают гнойные нейроинфекции. У ВИЧ-инфицированных пациентов поражения ЦНС инфекционной природы занимают ведущее место в структуре летальности. Несмотря на использование современных методов диагностики и лечения, достигнуть положительной динамики состояния ВИЧ-инфицированного крайне сложно.
Ключевые слова: нейроинфекция, менингит, ВИЧ-инфекция, этиологическая структура, летальность.
Медицинские новости. – 2015. – №7. – С. 72–74.
Summary. To assess the problem of acute neuroinfections in Kharkov region we have analyzed all clinical cases of acute meningitis and meningoencephalitis for 2011–2013. We observed 398 patients with infectious lesions of the central nervous system (CNS): 313 (78.6%) HIV-negative, and 85 (23.4%) HIV-positive patients. The article assesses the etiological structure, severity and treatment efficacy of acute neuroinfections in HIV-negative and HIV-positive patients. In the group of HIV-negative patients most severely purulent neuroinfections proceed. In the group of HIV-infected patients infections of the central nervous system occupy a leading place in the structure of mortality. Despite the use of modern methods of diagnosis and treatment, the effectiveness of the treatment of HIV-infected patients is very low.
Keywords: neuroinfection, meningitis, HIV, etiological structure, mortality.
Meditsinskie novosti. – 2015. – N7. – P. 72–74.
В структуре общей патологи нервной системы менингиты являются одной из наиболее частых клинических форм [1]. Актуальность нейроинфекционных заболеваний определяется тяжестью их течения, частым развитием осложнений, резидуальных явлений и высокой летальностью, достигающей 15–70% [2, 4]. Более чем у 50% пациентов, независимо от этиологии процесса, наблюдаются разнообразные последствия перенесенной нейроинфекции – от астеновегетативных расстройств, исчезающих через 6–12 месяцев, до стойких резидуальных неврологических нарушений [1, 3, 5].
В Харьковском регионе госпитализация и лечение пациентов с острыми нейроинфекциями осуществляется только в Областной клинической инфекционной больнице. Для оценки проблемы острых нейроинфекций в Харьковском регионе нами были проанализированы все клинические случаи острых менингитов и менингоэнцефалитов за 2011–2013 гг. Под нашим наблюдением находилось 398 пациентов с инфекционными поражениями центральной нервной системы (ЦНС): 313 (78,6%) ВИЧ-негативных и 85 (23,4%) ВИЧ-позитивных. Для постановки диагноза использовались общепринятые клинико-лабораторные методы. Этиология заболевания определялась с помощью бактерио-логических и молекулярно-генетических методов, в частности ПЦР. При гнойных нейроинфекциях проводились ПЦР цереброспинальной жидкости (ЦСЖ) для выявления N. meningitidis, Str. pneumonia, H. influenza. При серозных нейроинфекциях проводилась ПЦР ЦСЖ для выявления ДНК простого герпеса I, II типов, вируса Эпштейна – Барр, цитомегаловируса, вируса герпеса человека VI типа, герпеса Зостер, энтровирусов. У ВИЧ-инфицированных дополнительно проводились исследования ЦСЖ на T. gondii и M. tuberculosis. В ЦСЖ ВИЧ-негативных пациентов преобладал серозный характер воспаления – 229 (73,2%) случаев, у 84 (26,8%) больных наблюдался гнойный характер воспаления.
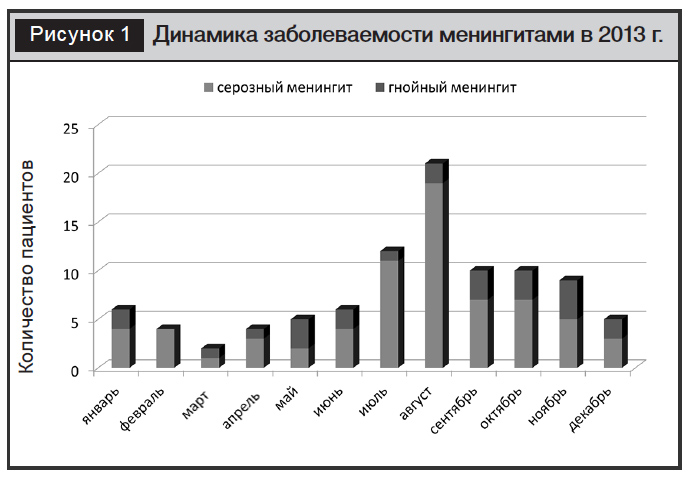
Анализ динамики заболеваемости острыми нейроинфекциями у ВИЧ-негативных пациентов свидетельствует о том, что в группе с гнойными менингитами нет четкой сезонности, в то время как заболеваемость серозными поражениями ЦНС значительно выше в летне-осенний период (июль – ноябрь), как это представлено на примере 2013 г. (рис. 1). Подъем заболеваемости в данное время связан с увеличением количества нейроинфекций энтеровирусной этиологии. Заболеваемость нейроинфекциями среди ВИЧ-позитивных лиц не имела сезонности.
В группе пациентов с серозными нейроинфекциями заболевание имело среднетяжелое течение в 189 (82,5%) случаях, тяжелое течение – 37 (16,2%), летальный исход – 3 (1,3%) человека. У всех умерших в этой группе пациентов подтверждена герпесвирусная этиология заболевания. У одного умершего заболевание было вызвано вирусом Эпштейна – Барр, у одного – герпес-вирусом I, II типа, у одного – вирусом герпеса человека VI типа. Всего среди ВИЧ-негативных обследованных лиц с острыми серозными нейроинфекциями диагностирована энтеровирусная этиология заболевания у 28 (37%) пациентов и герпесвирусная – у 40 (25%) пациентов. Энтеровирусные нейроинфекции имели среднетяжелое течение с благоприятным исходом. Герпесвирусные нейроинфекции протекали значительно тяжелее: течение средней тяжести отмечалось только у 47,5% пациентов, тяжелое течение – у 45%, летальный исход наблюдался у 7,5% больных. Структура герпесвирусных нейроинфекций у ВИЧ-негативных лиц: 28% – вирус простого герпеса I, II типов, 27% – вирус Эпштейна – Барр, 19% – вирус Varicella zoster, 4% – цитомегаловирус и 23% – вирус герпеса человека VI типа.
В группе гнойных нейроинфекций у ВИЧ-негативных лиц средняя степень тяжести отмечалась в 22 (26,2%) случаях, тяжелое течение – 52 (61,9%) пациентов, летальный исход – 10 (11,9%) случаев (рис. 2). Таким образом, несмотря на значительно меньшее количество пациентов с гнойными нейроинфекциями, заболевание у этих пациентов протекает тяжелее, в основном за счет частого развития осложнений, чаще – отека головного мозга.
В группе гнойных нейроинфекций преобладали пациенты старшего возраста: чем старше были пациенты, тем тяжелее протекало заболевание. Средний возраст умерших пациентов – 63,7 года (рис. 3).
Несмотря на применение современных методов диагностики, этиологическая расшифровка заболевания находилась на низком уровне: возбудитель заболевания был выделен не более чем у 60% больных (таблица). Преобладали N. meningitidis и Str. pneumonia – по 14,3% пациентов, S. aureus выделен у 13,1% больных, H. influenza – у 3,6%. Вероятность выделения возбудителя зависела от степени тяжести заболевания. Так, возбудитель выделен только у 18,3% пациентов со средней степенью тяжести заболевания, у 54% – при тяжелом течении и у 60% умерших ВИЧ-негативных пациентов.
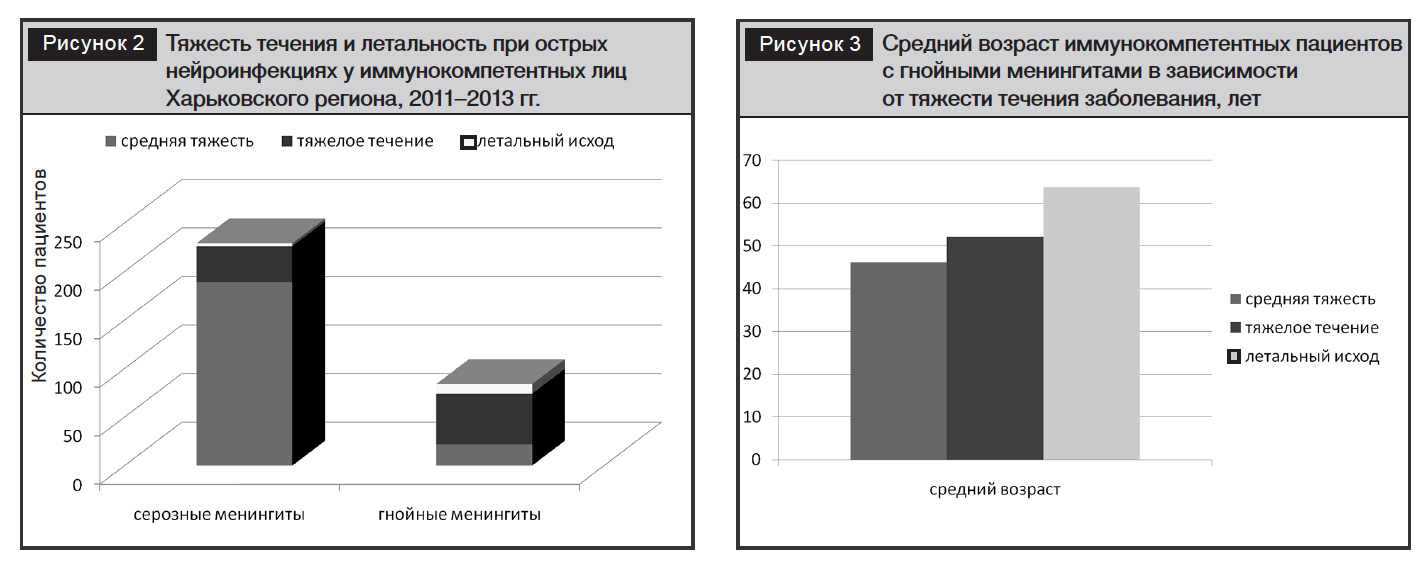
Таблица. Этиология гнойных нейроинфекций у ВИЧ-негативных пациентов в зависимости от тяжести заболевания, %
|
Течение
заболевания
|
N. meningitidis
|
Str. pneumonia
|
H. influenza
|
S. aureus
|
Возбудитель не выделен
|
|
Средняя степень тяжести
|
4,6
|
9,1
|
0
|
4,6
|
81,7
|
|
Тяжелое течение
|
15,4
|
18,2
|
5,8
|
15,4
|
46,0
|
|
Летальный исход
|
30
|
10
|
0
|
20
|
40
|
В группе ВИЧ-позитивных лиц этиология нейроинфекции была установлена у 77% больных. Церебральный токсоплазмоз диагностирован у 20% пациентов, вирус простого герпеса выделен у 2% пациентов, цитомегаловирус – 13%, вирус Эпштейна – Барр – 19%, вирус Varicella zoster – 3%, микобактерия туберкулеза – 10%. В 17% случаев наблюдалась микст-нейроинфекция. Среди ВИЧ-негативных пациентов 18% с серозными и 74% с гнойными нейроинфекциями нуждались в лечении в условиях отделения интенсивной терапии и реанимации.
В группе ВИЧ-позитивных пациентов у 65 (76,4%) изменения в ЦСЖ имели серозный характер, у 1 (1,2%) – гнойный и у 19 (22,4%) больных, при наличии клинических признаков поражения ЦНС и выделении возбудителя, показатели ЦСЖ соответствовали норме.
Среди ВИЧ-инфицированных с поражением ЦНС 84,4% пациентов нуждались в лечении в отделении интенсивной терапии и реанимации. При этом у 38,7% от всех пациентов с инфекционной патологией, которые находились на лечении в отделении интенсивной терапии и реанимации в 2011–2013 гг., наблюдались инфекционные поражения ЦНС. В структуре летальности от инфекционной патологии среди ВИЧ-негативных пациентов 50% занимали нейроинфекции, среди ВИЧ-инфицированных летальность составила 18,6%.
Таким образом, на современном этапе преобладает заболеваемость острыми серозными нейроинфекциями. Заболеваемость гнойными нейроинфекциями в Харьковском регионе не имеет сезонности и носит спорадический характер. Несмотря на применение бактериологических молекулярно-генетических методов определения возбудителя, этиологическая расшифровка данных заболеваний находится на низком уровне. У ВИЧ-негативных пациентов с серозными нейроинфекциями прогноз более благоприятный, чем с гнойными. Так, у ВИЧ-негативных пациентов летальность при гнойных менингитах составила 11,9%, при серозных – 1,3%. Среди ВИЧ-инфицированных преобладают серозные изменения в ЦСЖ, причем в 22% случаев заболевание не сопровождается изменениями в клиническом анализе ЦСЖ, что затрудняет диагностику и, скорее всего, связано с глубоким иммунодефицитом. В этиологической структуре нейроинфекций у ВИЧ-позитивных лиц преобладают герпесвирусные и токсоплазмозные поражения, у 17% лиц из ЦСЖ выделялись 2 и более возбудителя. Несмотря на использование современных методов диагностики и лечения, достигнуть положительной динамики состояния ВИЧ-инфицированного крайне сложно. В группе ВИЧ-инфицированных пациентов поражения ЦНС инфекционной природы занимают ведущее место в структуре летальности.
Л И Т Е Р А Т У Р А
1. Aronin S.I., Peduzzi P., Quagliarello V.J. //Ann. Intern. Med. –1998. – N129. – Р.862–869.
2.Brouwer M.C., Tunkel A.R., van de Beek D. // Clin. Microbiol. –2010. – N23. – Р.467–492.
3. Domingo P., Barquet N., Alvarez M.et al. //Clin. Infect. Dis. –1997. – N25. – Р.1180–1187.
4.Holmquist L., Russo C.A., Elixhauser A. Meningitis-Related Hospitalizations in the United States, 2006 HCUP. Statistical Brief. Rockville. – MD: Agency for Healthcare Research and Quality, 2008.
5. Pfister H., Leiden W., Einhaupl K. //Arch. Neurol. –1993. – N50. – Р.575–581.
6. Proulx N., Fréchette D., Toye B. et al. //QJM. –2005. – N98. – Р.291–298.
7. Trotter C.L., Chandra M., Cano R. et al. //FEMS Microbiol. Rev. –2007. –N31. – Р.27–36.
Медицинские новости. – 2015. – №7. – С. 72-74.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.