Naumova G.I.1, Prusakova O.I.2
1 Vitebsk Regional Diagnostic Center, Belarus
2 Vitebsk State Order of Peoples’ Friendship Medical University, Belarus
Heterogeneity of migraine and its importance in therapeutic decision
Резюме. Спектр клинических характеристик мигрени чрезвычайно велик. В настоящее время из всех известных препаратов для кратковременной профилактики менструальной мигрени в двойных слепых плацебо-контролируемых исследованиях была показана лишь эффективность напроксена. Роль напроксена высока при купировании лекарственно индуцированной головной боли.
Ключевые слова: мигрень, медикаментозная терапия, абузусная головная боль.
Медицинские новости. – 2013. – № 10. – С. 45–48.
Summary. The spectrum of clinical features of migraine is extremely wide. Efficiency of naproxen has been shown as the only medicine for short-term prevention of menstrual migraine in a double-blind, placebo-controlled studies. Naproxen is very important analgetic for drug-induced headache.
Keywords: migraine, drug therapy, drug abuse headache.
Meditsinskie novosti. – 2013. – N 10. – P. 45–48.
Спектр клинических характеристик мигрени чрезвычайно велик. Это касается многих ее проявлений: частоты приступов и их длительности, тяжести основных симптомов приступа (прежде всего боли) и сопровождающих приступ симптомов [5].
Так, в исследовании W.F. Stewart и соавт. показана чрезвычайная вариабельность основных параметров приступов мигрени: у 17% пациентов наблюдаются редкие приступы (менее 1 раза в месяц); у 32% – 1 раз в месяц; в 40% случаев атаки возникают с частотой 2–4 раза в месяц; у 10% больных наблюдается крайне частая мигрень – чаще 1 раза в неделю [6].
Показатель длительности приступа также варьируется в широких пределах у различных пациентов и может существенно различаться даже у одного и того же больного. Однако в целом при анализе средней длительности приступа мигрени выявлено, что у 25% больных они чрезвычайно короткие (2–4 ч), в 19% случаев они длятся 4–6 ч, в 12% случаев – 6–12 ч, 24% пациентов отмечают приступы длительностью около 24 ч и лишь 15% больных переносят длительные приступы (2–3 дня) [6], и это наряду с тем, что согласно критериям Международной классификации головных болей установлены жесткие временные рамки длительности приступа от 4 до 72 ч [3]. Показатель длительности приступа – очень важный фактор, использующийся при анализе дневников головной боли (см. образец на рис. 1) и для оценки адекватности применяемых пациентами лекарственных средств купирования головной боли. В таблице приведены основные параметры фармакокинетики анальгетиков и нестероидных противовоспалительных средств (НПВС) [1].
Таблица. Основные параметры фармакокинетики анальгетиков и НПВС, применяемых для лечения мигрени
|
Препарат
|
Связь с белками, %
|
Т max, ч
|
Т1/2, ч
|
|
Аспирин
|
80–85
|
1–2
|
2–4
|
|
Парацетамол
|
50
|
0,5–1,5
|
2–4
|
|
Ибупрофен
|
99
|
1–2
|
1–2
|
|
Напроксен
|
99
|
1–2
|
13
|
|
Диклофенак
|
95
|
0,5–1
|
2
|
|
Индометацин
|
90
|
2–4
|
7
|
Таким образом, терапевтическая активная концентрация в плазме сохраняется в течение 5–6 ч при приеме ибупрофена и до 18 ч минимум при приеме напроксена. Этот факт необходимо учитывать при подборе препарата для купирования приступа мигрени у пациентов с длительностью приступов более 6 ч. В таких клинических ситуациях препаратом выбора является напроксен. И это необходимо взять на заметку клиническим специалистам. В противном случае для полного купирования одного приступа потребуется повторный прием анальгетиков или НПВС, что увеличит спектр всех известных побочных эффектов, прежде всего, со стороны ЖКТ.
Кроме того, роль напроксена высока при купировании лекарственно индуцированной головной боли (разновидность синдрома хронической ежедневной головной боли, является осложнением существовавшей ранее головной боли (как правило, мигрени или головной боли напряжения), возникает в результате хронического злоупотребления препаратами для лечения головной или другой боли): во-первых, у него отмечена самая большая продолжительность действия, во-вторых, за все время наблюдения по данным работы кабинета по некурабельным головным болям центра пароксизмальных состояний Витебского областного диагностического центра ни у одного пациента напроксен не выступал в качестве «виновного» препарата (препарата злоупотребления) [4].
Это же касается и вопроса подбора препарата в зависимости от времени возникновения приступа мигрени. Традиционно сложилось мнение, что мигренозные приступы чаще возникают в утренние часы. Эти клинические наблюдения были проверены в специальном исследовании K. Alstadhaug и соавт., которые в течение 12 мес. изучали суточное распределение 2517 атак у 115 пациентов с мигренью в возрасте 5–18 лет. Суточное распределение атак мигрени представлено на рис. 2.
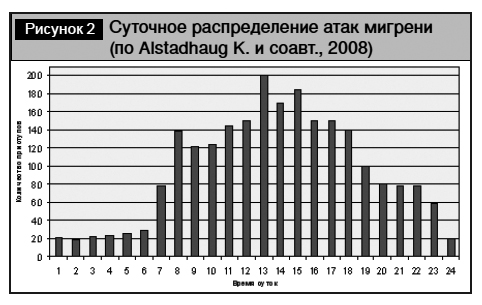
Анализ распределения первичных приступов мигрени в течение суток показал, что пик частоты возникновения атак отмечался в дневное время (16:48), а второй пик – в утренние часы (6:35) [6].
Используя эти данные мы назначили 13 пациенткам в возрасте 25–36 лет, имеющим атаки мигрени в дневное время (после 13:00) (I группа), и 10 пациенткам, у которых атаки отмечались в утренние часы (II группа), напроксен (Напрофф) в дозе 750 мг при первых признаках мигренозной атаки и получили в 92% случаев эффект полного купирования на протяжении 72 ч в I группе и в 77% случаев во II группе.
При анализе сезонных колебаний частоты приступов мигрени установлено их чрезвычайно вариабельное распределение с незначительным преобладанием частоты в поздние осенние и ранние зимние месяцы (ноябрь–декабрь) [6].
Важнейшей характеристикой мигрени является тяжесть собственно приступа. Прежде всего это интенсивность болевого синдрома, которая оценивается по шкале ВАШ (визуальная аналоговая шкала). Практической рекомендацией для врачей является тот факт, что начинать надо всегда с простых однокомпонентных препаратов. Здесь важно по дневникам головной боли вместе с пациентом подобрать схему позволяющую принять, во-первых, адекватную дозу, во-вторых – вовремя. Недавно были опубликованы данные крупного исследования, которое показало, что прием аспирина (доза должна составлять 1000 мг) так же эффективен, как и прием триптанов [2]. Кроме того, не следует забывать, что одна таблетка цитрамона содержит только 30 мг кофеина, а свежесваренный кофе (200 мл) содержит 65–135 мг кофеина, чай (200 мл, рекомендуется черный, сладкий) – 40–60 мг, кока-кола (330 мл) – 30–50 мг. Также при приеме любого напитка пациент получит жидкость и глюкозу (т.е. минус два фактора, провоцирующих мигрень). Поэтому сочетание аспирина и такого напитка может легко заменить комбинированный препарат и не позволит сделать первый шаг к развитию абузусной головной боли.
При наличии противопоказаний к приему аспирина в этой комбинации альтернативой ему может стать напроксен (550–750 мг) [2].
После приема любой из этих комбинаций необходимо подождать 45 мин. Если эффект не наступает, переходить к триптанам. Если в трех случаях их трех не получается снять приступ мигрени с помощью такой схемы, начинать надо с триптанов.
По результатам работы кабинета по некурабельным головным болям центра пароксизмальных состояний Витебского областного диагностического центра мы не рекомендуем прием анальгина, парацетамола, диклофенака при болевых симптомах умеренных и сильных, так как их эффективность, как правило, оказывается недостаточной. Эффективность ибупрофена лучше проверить на одном приступе и в большей дозе (800 мг), но если изначально пациент имеет приступы, сопровождающиеся сильной тошнотой или рвотой, эффективность препарата маловероятна [2, 6].
Результаты 38 плацебо-контролируемых двойных слепых исследований НПВС в купировании приступов мигрени показывают, что они также имеют различную эффективность. В настоящее время доказано превосходство над плацебо ибупрофена в дозах 800–1200 мг, диклофенака в дозах 50 и 100 мг, кетопрофена в дозах 75 и 150 мг и напроксена в дозе 825 мг. Препарат считался эффективным, если при приеме вначале приступа головной боли:
– снимал головную боль в течение максимум 2 ч;
– в течение 2 ч исчезали тошнота, фото- и фонобоязнь;
– головная боль не возобновлялась в течение суток [7, 8].
У некоторых пациентов уже при первых признаках боли в приступе мигрени возникают нарастающая тошнота и симптомы гастростаза, что крайне затрудняет использование пероральных средств для купирования боли. В центре пароксизмальных состояний Витебского областного диагностического центра получены хорошие результаты при дополнительном назначении к анальгетикам и НПВС одной таблетки мотилиума, что практически свело к минимуму приступы, которые ранее сопровождались многократной рвотой и требовали вызова бригад скорой помощи для купирования или назначения церукала.
У значительного числа пациентов, длительно страдающих мигренью или имеющих частые мигренозные атаки, развиваются клинические симптомы аллодинии, которая проявляется болевыми ощущениями при причесывании, ношении очков, головного убора.
Необходимо помнить, что развитие феномена аллодинии считают первым признаком, связанным с развитием резистентности к специфической антимигренозной терапии. Кроме того, у очень многих пациентов во время приступа мигрени также болит голова в области затылка и шея даже при исключении цервикогенной головной боли и артериальной гипертензии (симптоматическое повышения артериального давления до 140/90 мм рт. ст. на высоте головной боли считается патогномоничным). Причем эти симптомы остаются даже после полного купирования головной боли триптанами. В нашей практике из всех комбинаций триптанов с НПВС (ибупрофен, напроксен, диклофенак) наиболее эффективной оказалась комбинация с напроксеном (Напрофф 275 мг). Причем купировались не только перечисленные выше симптомы, но мы также не наблюдали развития резистентности к триптану на протяжении 2–3 лет наблюдения (по данным работы кабинета по некурабельным головным болям центра пароксизмальных состояний Витебского областного диагностического центра).
Практически облигатными проявлениями мигренозного приступа являются симптомы вегетативной дисфункции. Эти проявления характерны уже для продромального периода, но наиболее яркими они становятся в болевой фазе. R. Gupta и соавт. исследовали 79 пациентов, страдающих мигренью, у которых тщательный клинический анализ выявил представленность краниальных автономных симптомов в 73,1% случаев. При этом покраснение глаз отмечалось у 37,2% пациентов, слезотечение – у 43,6%, припухлость периорбитальной области – у 25,6%, назальные симптомы – у 10,3%. Автономные симптомы были ассоциированы с большей продолжительностью приступов [6, 7]. По данным нашего наблюдения, припухлость периорбитальной области наблюдалась в 90% приступов мигрени, ассоциированной с менструальным циклом, и наиболее эффективно купировалась наряду с головной болью назначением напроксена в дозе 750 мг/сут.
Наряду с тем, что существуют две основные клинически разные формы – мигрень с аурой и мигрень без ауры, у одного больного в разные периоды времени могут наблюдаться приступы мигрени как с аурой, так и без нее.
У некоторых пациентов отмечается очевидная связь мигренозных приступов с провоцирующими факторами, включая пищевые, и связь с менструальным циклом.
При истинной менструальной мигрени (атаки мигрени возникают исключительно в перименструальном окне и не возникают в другие периоды цикла) или мигрени, ассоциированной с менструальным циклом, атаки протекают, как правило, тяжелее. В попытке сделать приступы более легкими, если у пациентки нет проблем со стороны ЖКТ, цефалгологи рекомендуют попробовать метод мини-профилактики как минимум раза три подряд. За 2–3 дня до ожидаемого первого дня месячных и далее в течение 5 дней используется напроксен, 2 таблетки в день по 550 мг. По литературным данным, вероятность того, что приступ мигрени вообще не произойдет, не очень большая – около 15–20%, но приступы однозначно будут легкими по степени выраженности боли, ограничения социальной активности, как правило, не будут требовать дополнительного использования анальгетиков, а при длительном наблюдении эта мини-профилактика приводит к снижению вероятности прогрессирования в хроническую или абузусную головную боль [2]. В настоящее время из всех известных препаратов для кратковременной профилактики мигрени в двойных слепых плацебо-контролируемых исследованиях была показана эффективность лишь напроксена (1100 мг/сут). Эффективность прочих НПВС изучалась только в открытых несравнительных исследованиях [6].
Эти и многие другие свойства гетерогенности мигрени обусловливают и различия эффективности терапии. Примечательно, что даже в случае успешного купирования мигренозной боли выбранное средство может оказаться неэффективным при других приступах у одного и того же пациента. Поэтому важно обращать внимание на все аспекты мигрени при подборе медикаментозного лечения.
Л И Т Е Р А Т У Р А
1. Амелин А.В. Современные аспекты диагностики, патогенеза и лечения мигрени. – М., 2007. – 88 с.
2. Латышева Н.В., Филатова Е.Г. Мигрень: мифы и реальность. – М., 2012. – 176 с.
3. Международная классификация головных болей. – 2-е изд. – М., 2006. – 380 с.
4. Наумова Г.И., Осипова В.В. // Неврология и нейрохирургия. Восточная Европа. 2011. – № 4 (12). – С. 22–34.
5. Осипова В.В., Азамова Ю.Э., Тарасова С.А. и др. // Анналы клин. и эксперим. неврологии. – 2012. – Т. 6, № 2. – С. 16–44.
6. Табеева Г.Р., Яхно Н.Н. Мигрень. – М., 2011. – 624 с.
7. Lucas C., Chffaut C., Artaz M.A., Lanteri-Minet M. // Cephalalgia. – 2005. – Vol. 25. – P. 267–279.
8. Mathew N.T., Tfelt-Hanseen P. General and pharmacological approach to migraine management // The Headaches / J. Olesen, P. Goadsby, N. Ramadan et al. (eds.). – 3rd ed. – Philadelphia, 2006. – P. 433–440.
Медицинские новости. – 2013. – №10. – С. 45-48.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.