SokolovskyO.A., SerduchenkoS.N., BrodkoG.A., UrievG.A.
Equalizing of lower extremities length – historical viewpoints and modern trends
Проблема уравнивания длины нижних конечностей является чрезвычайно важной и имеет не только выраженную медицинскую, но и социальную значимость. В структуре патологии опорно-двигательной системы неравенство длины нижних конечностей у детей по данным разных авторов составляет от 3 до 36% [17, 23]. По мнению М.В. Волкова, на врожденные укорочения приходится более 50% от всех укорочений [4], а частота патологии не имеет тенденции к снижению [33].
Разница в длине нижних конечностей – серьезный физический недостаток, который уродует больного и его походку. Существующая патология часто носит прогрессирующий характер и становится причиной вторичных деформаций позвоночника, таза, смежных суставов и суставов противоположной конечности, что сопровождается нарушением биомеханических условий их функционирования и перегрузкой [12]. Она ведет к инвалидизации больных, затрудняет учебный процесс и выбор профессии, а впо-следствии – создание семьи [12].
Наряду с ортопедической составляющей патология включает и психологическую, которая, по мнению пациентов и их родителей, является не менее важной. Наличие косметического дефекта при разнице длины ног часто ведет к отрицательной самооценке внешности и возникновению внутреннего конфликта, который является одним из ключевых факторов астенизации личности и нередко депрессивных расстройств, а депрессия в свою очередь, по данным ВОЗ (2003), – одна из наиболее значимых причин заболеваемости и инвалидности. В результате сочетания этих составляющих имеет место серьезный регресс качества жизни больного и его ближайшего окружения [16].
В норме у здорового человека может наблюдаться разница в длине нижних конечностей до 0,5 см, которая никак не отражается на походке и состоянии смежных суставов и суставов противоположной конечности и не требует применения каких-либо ортопедических изделий. K.R. Kaufman провел обследование тысячи абсолютно здоровых военнослужащих американской армии [46] и выявил данное состояние в 51% случаев.
Некоторые ортопеды указывают, что нарушения походки могут возникать уже при разнице в длине ног около 1,5 см [12, 46]. Другие авторы считают, что при одностороннем укорочении до 7 см походка остается нормальной и объясняют это тем, что включаются компенсаторные механизмы организма, состоящие в первую очередь в эквинусной установке стопы и увеличении «гибкости» позвоночника [21].
Однако большинство хирургов согласны с мнением В.О. Маркса, что нарушение походки возникает при разнице в длине ног более 2 см, а укорочение в 1–2 см не дает хромоты и маскируется компенсаторным опущением таза [18]. Схожие данные получены и исследователем Х.С. Liu и соавт. [51], которые показали, что при разнице в длине нижних конечностей до 2,33 см еще возможна приемлемая симметричная походка.
Наиболее бросающимся в глаза проявлением значительного укорочения конечности является хромота. Она представляет собой особую форму нарушения походки, вызывающую изменение ритма передвижения тела вследствие его вертикального раскачивания [18]. Принято различать несколько видов хромоты, причем при разнице в длине нижних конечностей имеет место «нещадящая» или «падающая» хромота [18] разной степени выраженности. Каждый раз при опоре на укороченную ногу больной переносит на нее всю тяжесть тела, и, так как нога оказывается короче, туловище опускается до тех пор, пока пораженная конечность не встретит сопротивления со стороны опоры. Такую походку называют «падающей хромотой». Она обусловлена тем, что период опоры на укороченную ногу более длителен, больной задерживается при опоре на нее несколько дольше, чем при опоре на здоровую ногу, что ведет к изменению ритма походки [18].
Разница в длине ног сопровождается приспособительными изменениями в осанке [12]. При этом в поясничном отделе позвоночника наблюдаются начальные проявления компенсаторной сколиотической деформации, которые при невыраженном укорочении (до 1,5 см) не тревожат пациента и его родителей, и они часто вообще не подозревают о существовании проблемы. Однако уже при такой, казалось бы, незначительной асимметрии в длине конечностей, возможно возникновение болей в контралатеральном тазобедренном суставе. Они обусловлены тем, что сустав находится в биомеханически неблагоприятных условиях функционирования с неполноценным покрытием головки бедра вертлужной впадиной вследствие наклона таза в сторону укороченной конечности. Кроме того, может возникать компенсаторное вальгусное отклонение голени и эквинусная установка стопы пораженной конечности [12]. Для профилактики этих неблагоприятных последствий дети должны пользоваться ортопедической обувью, что выполняется ими с неохотой или не выполняется вовсе, как по причине неудобства ортопедических приспособлений, так и по косметическим соображениям, поэтому возможно прогрессирование изменений в позвоночнике и смежных суставах, которые приобретают стойкий характер.
Считается, что компенсация укорочения с помощью ортопедических приспособлений не является патогенетически оправданной и не должна применяться при разнице более 3–4 см [10, 17, 39, 67], так как даже в этом случае асимметрия походки сохраняется [51].
Считается, что укорочение до 3 см не требует оперативной коррекции [51], под которой авторы понимают различные вмешательства по удлинению укороченного сегмента. Однако ряд ортопедов считают, что при разнице в длине нижних конечностей более 1,5 см и наличии симптоматики, которая ухудшает качество жизни пациента, показано уравнивание длины, так как только при достижении одинаковой длины сегментов нижних конечностей возможно возвращение нормальной походки и адекватного функционирования анатомических структур [46]. Следует подчеркнуть, что необходимо учитывать не только величину укорочения, но также возраст ребенка и, следовательно, его рост, так как разница в 2 см у детей в возрасте 2 и 15 лет имеет абсолютно разное значение для нарушения биомеханики походки.
Для этих целей в различное время были предложены и использовались разные методики, востребованность которых определялась как уровнем развитием ортопедии, так и пристрастиями врача.
Ранее предпринимались попытки консервативной стимуляция роста конечности. С этой целью до настоящего времени некоторыми докторами рекомендуется регулярное «поколачивание» по пятке укороченной конечности. Бир в 1908 г. [10] предложил наложение жгута на уровне проксимального метафиза голени для создания венозного застоя, продолжительностью 30 мин. Предполагалась, что возникающая после снятия жгута активная гиперемия конечности сопровождается усилением функции зон роста. Процедуру необходимо было по-вторять ежедневно на протяжении долгого времени до окончания роста.
Было замечено, что у больных с гемофилическими артритами имеет место усиление роста конечности в длину. Поэтому некоторыми авторами [10] проводилось введение в полость коленного сустава аутокрови. Предпринимались также попытки стимуляция зон роста посредством воздействия ультрафиолетовых и ультракоротких лучей [10], а метод йодной стимуляции заключался в смазывании коленного сустава настойкой йода, что должно было обеспечивать усиленный приток крови и активизацию физиологических процессов в ростковой пластине [10].
Кроме консервативной стимуляции зон роста укороченного сегмента в 1920–30-е гг. неоднократно предпринимались попытки использования оперативных вмешательств для ее стимуляции. Наиболее распространенными являлись методы Frejka и Fajt, Fergusson и Т.С. Зацепина [20]. Frejka и Fajt предложили производить продольную остеотомию большеберцовой кости (поднадкостнично, по передней поверхности наносят 4–6 продольных сечений на кортикальный слой, без повреждения эпифизарного хряща), а Fergusson рекомендовал просверливать кортикальный слой вблизи эпифиза. «Биогенная стимуляция» по Т.С. Зацепину заключалась в ведении в дистальный метафиз бедра, проксимальный метафиз большеберцовой кости или большой вертел штифта из «бульонной» кости. Все эти методы были направлены на усиление локального кровообращения вблизи ростковой пластины и, как следствие, на усиление ее функции.
Перечисленные мероприятия не увенчались успехом, однако попытки влияния на зону роста с целью ее стимуляции оставлены не были. На сегодняшний день они перешли на более совершенный уровень и получили новый толчок в связи с данными японских исследователей, которые сообщили о положительном эффекте длительного введения инсулиноподобного фактора роста I в эпифиз кроликов [36]. Стимуляция ростковой пластины с помощью введения в метафиз кости факторов роста кажется чрезвычайно перспективным и способным произвести революцию в сфере лечения укорачивающих деформаций, однако пройдет еще немало времени, прежде чем он будет внедрен в клиническую практику.
Безуспешность упомянутых выше мероприятий заставила ортопедов искать более реальные пути решения проблемы. Все они лежали в плоскости оперативной коррекции деформаций и на протяжении длительного времени претерпели суще-ственную эволюцию.
Основными способами являются одномоментное удлинение или укорочение кости, компрессионно-дистракционный метод и операции на зонах роста.
Укорачивающие остеотомии. Использование различных видов остеотомий с целью укорочения бедра или голени начинается с 1845 г., когда впервые хирургом из Болоньи Rizzoli была высказана мысль о возможности устранения неравенства в длине нижних конечностей оперативным путем [9].
Укорачивающие остеотомии на протяжении длительного времени использовался достаточно часто и применяются до сих пор, хотя и значительно реже [11, 17]. Некоторые авторы сообщали о возможности укорочения бедра до 10, а голени – до 7 см [32, 48, 67], однако большинство ортопедов не рекомендуют уменьшать сегмент более чем на 10% от его первоначальной длины [43], так как адекватная ретракция мышц и восстановление их первоначальной силы может не произойти [43, 47, 55, 56]. Общепринятым считается, что максимальное укорочение бедра может составлять 5–6 см [43, 53], костей голени – 3 см [53]. Укорачивающая остеотомия обеспечивает одномоментное устранение неравенства в длине ног, однако является достаточно травматичной. После нее необходим стабильно-функциональный остеосинтез с последующим длительным реабилитационным периодом, составляющим около года, а полное функциональное восстановление мышечных структур может потребовать и более длительного времени [43, 56]. Имеется риск замедленной консолидации, образования ложного сустава, формирования контрактур, нарушения биомеханики суставов с их локальной перегрузкой и развитием дегенеративного процесса, возникновения воспалительных и сосудистых осложнений [53]. Негативным моментом также является необходимость удаления металлоконструкций после наступления консолидации. Немаловажен и психологический аспект проблемы, так как вмешательство выполняется на здоровой конечности, и последующее, даже малейшее, недомогание пациент может расценить как неудовлетворительный результат [9, 10].
Таким образом, хотя укорачивающие остеотомии и позволяют одномоментно решить существующую проблему, их разрешающие возможности ограничены, а травматичность достаточно высока. В связи с этим их выполнение нецелесообразно при значительных укорочениях, и на сегодняшний день этот вид хирургического пособия используется редко.
Однако нужно признать, что в ряде случаев возможно и даже необходимо его применение. Особенно это касается случаев поражения дегенеративно-дистрофическим процессом смежных суставов, а также выраженных укорочений, когда операция может быть использована как составляющая часть комплексного лечения, включающего помимо нее и другие вмешательства (удлинение укороченного сегмента противоположной конечности одномоментно или с использованием компрессионно-дистракционного аппарата) [26].
Удлиняющие остеотомии. Первую операцию такого рода применил А.С. Дмитриев в 1891 г. [9, 10]. Он выполнил Z-образную удлиняющую остеотомию бедренной кости с последующей фиксацией.
Метод не отличается высокими разрешающими способностями и в настоящее время используется редко. Его применение ограничено ситуациями, когда укорочение голени не превышает 2 см, а бедра – 2–3,5 см [2; 67]. Достаточно широко применялись косая и Z-образная остеотомия длинных трубчатых костей [2, 24], однако скромные возможности и развитие других способов удлинения постепенно вытеснили эти вмешательства.
В настоящее время при остеотомии бедра чаще осуществляется его удлинение в проксимальном отделе, причем в первую очередь операция направлена на восстановление правильных соотношений в суставе, а удлинение за счет внедрения алло- или аутотрансплантата между фрагментами бедренной кости является как бы «сопутствующим результатом» [26].
Удлиняющая остеотомия подвздошной кости используется еще реже и показана у пациентов с дисплазией тазобедренного сустава и укорочением конечности на той же стороне, а также у пациентов со сколиотической деформацией позвоночника и латеральным отклонением тела за счет перекоса таза [38, 39, 52].
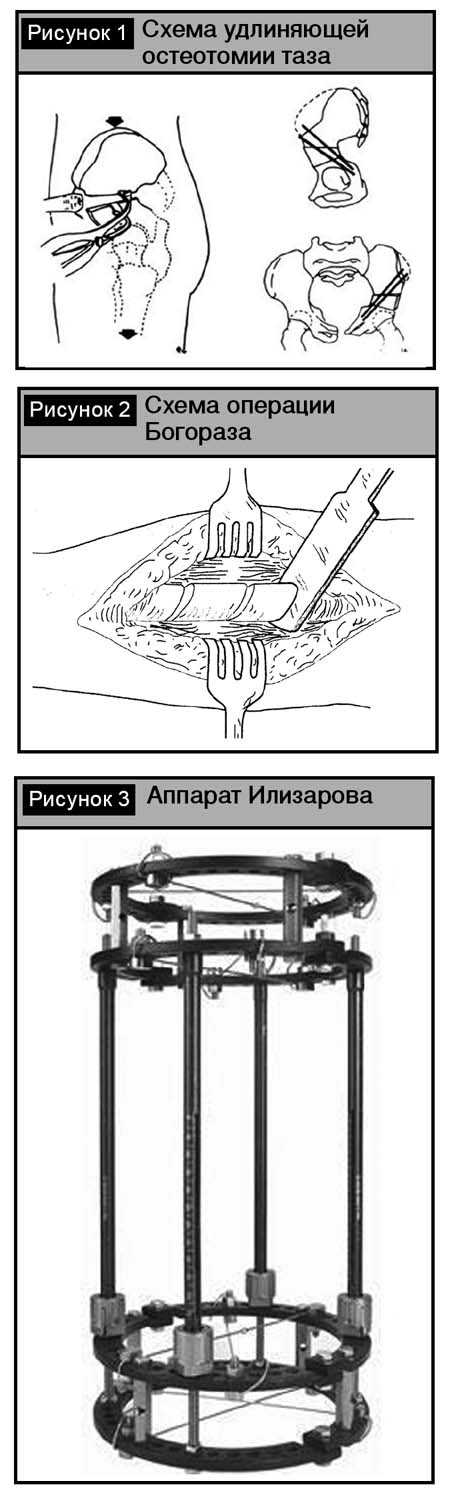
Суть вмешательства состоит в над-ацетабулярной остеотомии подвздошной кости по методике, описанной Salter, с тем отличием, что после разведения фрагментов таза в образовавшийся диастаз устанавливают не клиновидный, а трапециевидный костный трансплантат, на величину которого происходит удлинение конечности (рис. 1). Не рекомендуется удлинять конечность более чем на 3 см, так как могут возникнуть асептический некроз головки или некроз суставного хряща, подвывих в подвздошно-поясничном суставе или нейропраксис седалищного нерва [52].
Дистракционное удлинение конечности. Неудовлетворенность исходами одномоментной коррекции длины конечностей подтолкнула ортопедов к поиску более совершенных путей достижения результата, в основе которых лежит постепенное дистракционное воздействие на фрагменты пересеченной кости.
Более ранние способы сводились к попыткам удлинить конечность за счет остеотомии кости и последующего скелетного вытяжением за ее дистальный фрагмент с грузом, доходящим у взрослых до 15–20 кг [42]. Был предложен ряд авторских методик [19], отличительными чертами которых является конфигурация остеотомии (косой, поперечной, z-образной и т.д.) и численность сечений кости (от 1 до 6). Наиболее ярким представителем этого класса является операция Богораза (рис. 2).
Подобные операции не получили широкого распространения, так как отличались крайней травматичностью и частыми осложнениями, к которым относятся замедленная консолидация и возникновение ложных суставов, стойкие контрактуры и инфекционные процессы. Резко страдало качество жизни пациента, который долгое время был прикован к постели. Кроме этого операции не позволяли достичь значительного удлинения конечности.
Несовершенство скелетного вытяжения при удлинении голени и бедра привело ортопедов к созданию дистракционных аппаратов. Для удлинения голени впервые в 1927 г. такой аппарат представил L.C. Abbot [10, 37, 44]. Он предложил устройство с двумя спицами, а затем использовал четыре спицы, по две из которых фиксировали каждый фрагмент. Спицы были прикреплены к опорам, соединенным между собой стержнями. Внеся изменения, ряд авторов на основе этого аппарата создали новые дистракционные устройства [1], но они не получили широкого распространения.
Революция в лечении укорачивающих деформаций нижних конечностей связана с именем Г.А. Илизарова, который впервые в 1950-х гг. изобрел и применил принципиально новое устройство для внеочагового остеосинтеза [5, 13]. Он не только внедрил в практику аппарат собственной конструкции (рис. 3), но и установил, что напряжение растяжения, возникающее в тканях конечности при дистракции костных фрагментов, возбуждает и поддерживает регенерацию и рост кости между ними [14, 15]. Под практическое использование дистракционных аппаратов была подведена мощная теоретическая база, что придало этому направлению ортопедии огромное ускорение, благодаря которому удлинение укороченного сегмента стало основным вмешательством, а аппарат, получивший имя Г.А. Илизарова, используется для лечения огромного спектра заболеваний.
Обнадеживающие результаты лечения пациентов с разницей в длине ног привели к тому, что с конца 1980-х гг. операции стали применять не только по медицинским показаниям. Все большее число людей обращались к хирургам с целью исправления не устраивающих их роста и формы нижних конечностей [16], в результате возникло новое направление, получившее название «эстетическая хирургия».
В странах СНГ до настоящего времени дистракция фрагментов укороченного сегмента с формированием костного регенерата необходимой протяженности осуществляется с использованием аппарата Илизарова [22, 35], в дальнем зарубежье больший удельный вес, особенно при удлинении бедренной кости, приходится на стержневые аппараты [33].
Многие хирурги считают, что вид остеотомии оказывает влияние на исход удлинения конечности за счет создания лучших условий для формирования «новой» кости. Некоторые авторы считают, что при косой или Z-образной остеотомии эти условия являются оптимальными, если ее длина превышает величину предполагаемого удлинения на 2–5 см [34]. Так, В.А. Горожанин [8] внедрил Z-образную остеотомию большеберцовой кости на всю ее длину с рассечением надкостницы, для создания дополнительных звеньев костеобразования применил насечки на рассеченных поверхностях кости, а при необходимости увеличить объем голени между фрагментами укладывал костные трансплантаты. Стремление улучшить фиксацию отломков за счет формы костных фрагментов привело к использованию сложных фигурных сечений кости, которые не только трудновыполнимы, но и очень травматичны. Было разработано около 40 различных способов остеотомии, включая ряд ступенчатых и языкообразных [9, 10]. М.Я. Садовой [25] для предотвращения смещения фрагментов при косой остеотомии предложил наносить специальные «зарубки» под углом 25–30° на глубину 1,5 см в верхней и 2,5 см – в нижней трети большеберцовой кости. Однако большинство хирургов придерживается традиционных методик, внедренных Г.А. Илизаровым и проверенных временем.
Совершенствование дистракционных методов шло по пути не только поиска оптимальной формы сечения кости, но и изменения конструктивных особенностей аппарата внешней фиксации, причем в настоящее время известно уже более 1000 различных устройств. Все они могут быть условно разделены на шесть типов, в зависимости от расположения по отношению к удлиняемому сегменту:


1. Монолатеральные аппараты (рис. 4) (Lambotte, Wagner и др.).
2. Билатеральные аппараты (рис. 5) (Charnley, Hoffmann, Roger-Anderson).
3. Арочные (секторальные) аппараты (AO-ASEF).
4. Полуциркулярные аппараты (рис. 6) (Fischer, Hoffann–Vidal, Гудушаури, Сиваша, Волкова–Оганесяна).
5. Циркулярные аппараты (рис. 3) (Илизаров, Калнберза, Ettinger, Taylor Spatial Frame (рис. 8)).
6. Комбинированные (гибридные) аппараты (рис. 7) (BIOMET Hybrid External Fixator, Ortofix Hybrid External Fixator).

Метод Илизарова имеет ряд неоспоримых преимуществ, к которым относятся высокая управляемость процессом дистракции, возможность одноэтапной коррекции многоплоскостных деформаций сегментов конечностей, а также удлинение сегмента за один этап на 15–20% [40] от его первоначальной длины. Для сокращения сроков лечения возможно удлинение сегмента на двух уровнях, т.е. выполняется билокальное дистракционное удлинение. К примеру, при билокальном удлинении большеберцовой кости возможно увеличение темпа дистракции до 1,5 мм в сутки, две трети из которых приходится на дистракцию в проксимальной зоне остеотомии и одна треть – в дистальной.
Аппарат Илизарова, в отличие от рамочных аппаратов внешней фиксации, с успехом применяется для лечения всевозможных врожденных аномалий развития сегментов нижних и верхних конечностей, которые являются самой тяжелой патологией.
Однако наряду со всеми преимуще-ствами для метода Илизарова характерен высокий процент осложнений. По мнению ряда авторов, количество осложнений может достигать 200%, т.е. у пациента в среднем в возникает два осложнения [59]. Наиболее типичными являются ослож- нения инфекционного генеза, замедленное созревание костного регенерата, его деформации или образование ложного сустава и контрактуры в смежных сочленениях. Реже встречаются невриты и нейропатии, повреждение сосудистых образований, вывихи [6, 53].
Имеются и другие отрицательные моменты. В первую очередь к ним относится длительность процесса лечения, при этом существенно страдает качество жизни пациента, который на протяжении всего периода вынужден передвигаться при помощи костылей. Кроме того, необходимо постоянное наблюдение медицинского персонала для обеспечения дистракционного процесса, выполнения перевязок и рентгенологического контроля, после окончания дистракции для восстановления мышечных структур нужна длительная реабилитация. У детей и подростков после уравнивания длины в ряде случаев со временем больная конечность в силу продолжающегося нормального роста здоровой ноги начинает отставать в длине, что требует выполнения повторных, порой неоднократных операций [40].
Для профилактики перечисленных осложнений был создан ряд принципиально новых аппаратов внешней фиксации, а «старые» неоднократно усовершен-ствовались, однако основа их лечебного действия базируется на сформулированной Г.А. Илизаровым «философии дистракции», которая предусматривает нарушение целостности кости, точное сопоставление отломков, их фиксацию в аппарате и последующее контролируемое дозированное взаимоудаление, осуществляемое аппаратом.
Так, для облегчения коррекции многоплоскостных деформаций братьями Тейлор в 1994 г. был предложен аппарат, в основе технического решения которого заложены принципы пространственной геометрии, широко используемые в промышленности и космических технологиях. Аппарат Тейлора (Taylor Spatial Frame) (рис. 8) позволяет осуществлять одномоментную коррекцию отклонений в трех плоскостях в сочетании с удлинением, что дает возможность устранить все виды смещения. Предварительно проводится компьютерное планирование постепенного изменения пространственного положения каждой из шести штанг, что обеспечивает четкий план действий на весь период лечения [3].
Для профилактики замедленной консолидации и формирования ложных суставов также предложены различные методы. Как известно, удлинение включает два периода: первый – дистракция; второй – перестройка регенерата в функционально оформленную кость. Тактические ошибки, заключающиеся в выборе режима дистракции на любом из этапов, могут заметно ухудшить результат и качество лечения. Необоснованно высокий темп дистракции индуцирует дистракционный дефект, замедленную перестройку костного регенерата, дистракционный неврит, контрактуры и вывихи в смежных суставах, отрывные переломы. Низкий темп дистракции приводит к преждевременному сращению фрагментов остеотомированного сегмента конечности [27, 53].
Ранее было установлено, что активность компенсаторно-приспособительных процессов в зоне формирующегося костного регенерата определяется множеством факторов, в том числе режимом удлинения. Среди параметров режима удлинения важнейшими являются скорость (суточный темп) и дробность (количество дистракционных перемещений за сутки) дистракции [7, 14] и именно их правильный подбор позволяет оптимизировать созревание костной ткани [29, 30, 33]. Однако мануально осуществить высокодробную дистракцию не представлялось возможным, поэтому были созданы автоматизированные системы, или так называемые автодистракторы. Они обеспечивают равномерную дистракцию фрагментов кости в течение двадцати четырех часов в сутки, т.е. сегмент удлиняется на 1 мм в сутки за 60 циклов. Это значительно улучшает формирование и структуру костного регенерата [33], а использование автоматизированной системы облегчают послеоперационный контроль процесса дистракции и полностью исключает несанкционированное изменение ее режима.
В Республике Беларусь на протяжении последних лет с успехом применяется автодистрактор, разработанный коллективом РНПЦ травматологии и ортопедии (рис. 9) [28].
Одной из основных опасностей использования аппаратов внешней фиксации является возникновение осложнений инфекционного характера, спектр которых может варьироваться от поверхностного воспаления мягких тканей до сепсиса. Для минимизации этих рисков были предложен ряд оригинальных способов, включая удлинение на интрамедуллярном фиксаторе и форсированное удлинение с последующим использованием трансплантата (метод Wagner).
Удлинение на интрамедуллярном фиксаторе [2, 49] призвано уменьшить количество инфекционных осложнений, что достигается путем максимального сокращения времени удержания сегментов в правильном положении аппаратом внешней фиксации. Для этого, особенно за рубежом, все чаще применяется удлинение аппаратом внешней фиксации на внутреннем фиксаторе. Во время операции выполняется интрамедуллярное введение гвоздя с блокированием его в верхнем сегменте (рис. 10, а), затем монтаж аппарата внешней фиксации и остеотомия кости на уровне средней трети (рис. 10, б, в). После окончания дистракции производится блокирование интрамедуллярного фиксатора в нижнем сегменте (рис. 10, г), а внешний фиксатор может быть удален (рис. 10, д) [60].
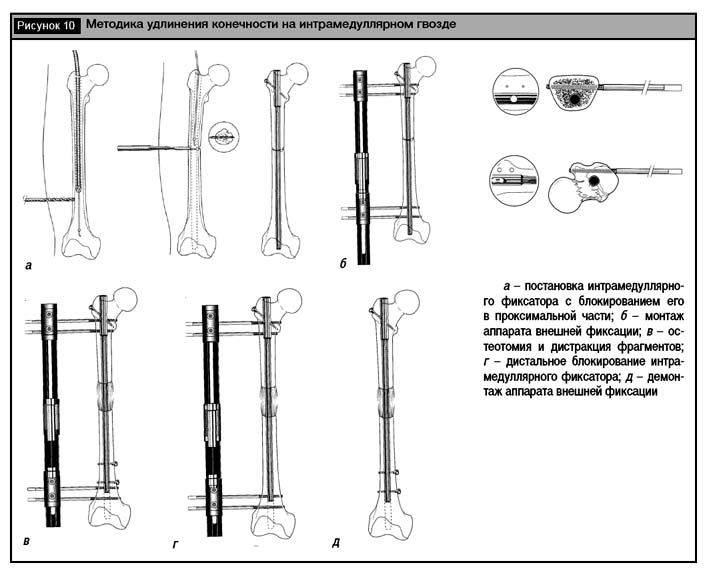
Помимо снижения риска инфекционных осложнений методика обеспечивает профилактику возникновения угловых деформаций в области регенерата и его перелома, однако объем оперативного вмешательства увеличивается, что не всегда является приемлемым. К недостаткам относится техническая сложность постановки стержней аппарата внешней фиксации при введенном интрамедуллярном гвозде. Стержни, которые сообщаются с внешней средой, не должны соприкасаться с интрамедуллярным фиксатором, так как могут стать причиной возникновения и распространения инфекции по всему костномозговому каналу.
Метод Wagner. Немецкий ортопед Н. Wagner [68] предложил метод, который на протяжении долгого времени с успехом применялся для лечения разницы длины нижних конечностей. Заключается он в остеотомии кости в средней трети с последующим форсированным растяжением с помощью внешних механических устройств, причем целью дистракции является не постепенное формирование костной мозоли, а максимально быстрое растяжение фрагментов на величину, необходимую для коррекции длины. После достижения заданного удлинения сегмента производится пластика костного дефекта, возникшего между фрагментами, выполняется стабильно-функциональный остеосинтез пластиной и демонтаж аппарата внешней фиксации (рис. 11) [68].
На сегодняшний день операция по Wagner используется крайне редко. Метод требует проведения в сравнительное короткое время нескольких оперативных вмешательств, а также обладает рядом недостатков, связанных с аппаратным удлинением конечности в ускоренном темпе, что многократно увеличивает риск возникновения невритов и сосудистых нарушений. У ортопедов не вызывает оптимизма необходимость выполнения стабильно-функционального остеосинтеза фрагментов кости, которые до этого были фиксированы внешними устройст-вами, в связи с увеличением риска инфекционных осложнений и необходимостью использовать трансплантат, причем при использовании аллотрансплантата этот риск возрастает еще больше.
Попытки минимизировать риск инфекционных осложнений и при этом сохранить все достоинства и саму идею дистракционного удлинения сегмента привели к созданию эндодистрактора. Идеологом и автором данного типа конструкции является профессор А.И. Блискунов, который в середине 1980-х гг. предложил оригинальное устройство для удлинения бедренной кости (рис. 12). Динамический бедренный дистрактор А.И. Блискунова с храповым механизмом имплантируется в кость и не имеет сообщения с внешней средой, что резко уменьшает вероятность возникновения инфекционных осложнений. Дистракция происходит при ротационных движениях в тазобедренном суставе до угла 90°.

Удлинение бедра с помощью эндодистрактора Блискунова возможно в пределах от 5 до 20 см [27]. Однако этот тип конструкции обладает относительной сложностью имплантации и последующего удаления, что сопровождается значительной травматизацией мягких тканей и косных структур. Кроме того, имелись определенные сложности с осуществлением дистракции, вследствие этого широкого применения аппарат не получил.
Идея А.И. Блискуноваобрела достойное продолжение в виде малоинвазивной интрамедулярной управляемой «растущей» конструкции, которая была позднее создана западными ортопедами. После введения эндодистрактора в костномозговой канал и кортикотомии бедра на границе верхней и средней трети последующая дистракция осуществляется путем ротационных движений дистального отдела сегмента относительно проксимального в пределах 3–9°, вследствие чего за 60 таких движений конструкция удлиняется на 1 мм. Для контроля имеется внешний модуль, который с помощью электромагнитного поля получает информацию об удлинении конструкции и предотвращает избыточный или недостаточный темп дистракции. Процесс полностью автоматизирован и управляется лечащим доктором или самим пациентом. [58].
Это направление перспективно и развивается достаточно бурно, однако основным сдерживающим фактором широкого использования подобных аппаратов является их высокая стоимость. Кроме того, при выраженных анатомических отклонениях, многоплоскостных деформациях или узком костномозговом канале использование аппаратов с интрамедуллярным фиксатором не оправданно, так как возможны сложности при их установки и последующем удлинении сегмента.
В целом, дистракционные способы обладает высокой разрешающей способностью, однако их применение сопряжено со множеством возможных осложнений, поэтому продолжается поиск новых, малотравматичных и малоинвазивных высокоразрешающих методов.
В основе всех вышеперечисленных хирургических методик лежит остеотомия с последующим выполнением определенных действий, однако у детей и подростков, которые еще не достигли скелетной зрелости, с целью сдерживания роста более длинной конечности возможно выполнение вмешательств на зонах роста длинной трубчатой кости.
Впервые мысль о коррекции некоторых деформаций конечности у детей и подростков путем воздействия на зону роста высказал в 1933 г. D.B. Phemister [62]. Им была выполнена операция, получившая в последующем название «тотального», или постоянного, эпифизеодеза. Она заключалась в разрушении дистальной зоны роста бедренной кости, которая была более длинной, с целью прекращения роста этого сегмента (рис. 14). Автор получил положительный результат и в последующем использовал разрушение как дистальной зоны роста бедренной кости, так и проксимальной зоны роста большеберцовой кости либо их сочетание. В итоге подобные вмешательства получили право на существование, стали востребованными, постепенно достигли достаточно широкого распространения и используются до настоящего времени.

Однако выполнение операции по Phemister требует достаточно обширного оперативного доступа с выделения как медиальной, так и латеральной части соответствующего сегмента в области коленного сустава. Разрушение ростковой пластины достаточно травматично, сопровождается развитием гемартроза коленного сустава, влечет за собой значительный болевой синдром, требует достаточно длительного периода восстановления и в ряде случаев сопряжено с возникновением существенного косметического дефекта [65]. Кроме того, при выполнении тотального эпифизеодеза вероятность лишь частичного закрытия зоны роста достаточно высока, что чревато развитием угловых деформаций, требующих последующей оперативной коррекции [45, 63].
Однако основная проблема тотального эпифизеодеза связана с необратимостью его окончательных результатов и восстановить функцию разрушенной зоны роста невозможно. Поэтому для достижения равенства в длине ног необходимо грамотное предоперационное планирование с целью определения абсолютно точного возраста, в котором пособие должно быть осуществлено. Были созданы различные способы прогнозирования продольного роста длинных трубчатых костей, наиболее популярным из которых является таблица C.F. Moseley [54], предложенная им в 1977 г. (рис. 15). Однако эти способы не учитывают периодов ускорения и замедления роста в разный возрастной период. Поэтому прогнозирование потенциала роста остается весьма сложным [61] и ошибки неизбежны.
В силу описанных недостатков тотального эпифизеодеза ортопеды продолжили поиск новых путей влияния на функцию зон роста, которые позволили бы достичь поставленной цели «меньшей кровью». В результате в 1949 г. W.P. Blount и G.R.J. Clarke [41] предложили принципиально новый метод оперативного вмешательства, заключающийся в применение жестких металлических скоб для временной фиксации зон роста без ее разрушения и повреждения. Он получил название «временного эпифизеодеза», или «временного блокирования» зон роста, так как основан на временном сдерживании продольного роста сегментов конечностей за счет торможения функции физиса. В результате у ортопедов появилась возможность реального влияния на активность функционирования зон роста в сочетании с управляемостью процессом, так как блокирующие фиксаторы могут быть удалены в любой момент.
Блокирование зон роста отличается низкой травматичностью, малой инвазивностью, возможностью ранней активизации больного в послеоперационном периоде с полной нагрузкой на оперированную конечность без использования костылей или других ортопедических приспособлений. Качество жизни пациента практически не страдает, уже в первые дни после операции ребенок может быть выписан из стационара и вернуться к повседневной жизни. Кроме того, метод отличает малое количество осложнений, низкая стоимость и простота послеоперационного контроля, состоящего в клинико-рентгенологической оценке ситуации один раз в полгода. Метод обеспечивает хороший косметический результат, что особенно важно для лиц женского пола.
Как самостоятельный этот метод может быть использован при укорочении конечностей до 5–6 см, а в случаях, когда это значение больше, он способен выступать вспомогательным, сочетаясь с любым из выше перечисленных способов коррекции неравенства длины ног, и внося значительный вклад в достижение окончательного положительного результата. Ограничений, за исключением конституционного низкого роста ребенка и психологической неготовности родителей к применению временного блокирования зон роста, нет.
Кроме того, метод с успехом используется и при лечении угловых деформаций, в первую очередь коленного сустава, а также при комбинации различных деформаций на контрлатеральных конечностях. Поэтому временное блокирование зон роста зарекомендовало себя как высокоперспективный метод.
Наиболее часто метод используется у пациентов в возрасте 10–12 лет, сведения об его применении у младших пациентов отсутствуют. Он широко распространен в Европе и Северной Америке, однако в странах бывшего СССР не используется, за исключением Республики Беларусь.
Таким образом, проблема коррекции разницы в длине нижних конечностей остается актуальной и, не взирая на достаточное количество разработанных вмешательств, до конца не решенной. В ходе эволюции ряд способов показали себя неэффективными, однако многие из них создали предпосылки для развития более совершенных направлений, завоевавших доверие ортопедов. Так, консервативное или оперативное стимулирование зон роста в своем первоначальном виде имеет лишь исторический интерес, однако идея воздействия на ростковую пластину не была оставлена и привела к разработке эпифизеодеза, а в перспективе может увенчаться созданием медикаментозного стимулирования роста укороченного сегмента. Попытки удлинения конечности после остеотомии с использованием скелетного вытяжения явились основой для разработки компрессионно-дистракционных аппаратав, которые в настоящее время занимают доминирующие позиции.
Коррекция неравенства длины ног может быть проведена различными способами, которые имеют принципиальные отличия. Каждый из них имеет как положительные, так и отрицательные стороны. Выбор способа лечения должен быть строго индивидуальным и зависеть не только от степени укорочения, но и от его природы, возраста пациента, его пола и роста, сопутствующих деформаций и взаимоотношений в смежных суставах, суставах противоположной конечности и позвоночнике, состояния мягких тканей укороченной конечности, а также психоэмоциональных особенностей пациента и его ближайшего окружения.
Успех лечения во многом зависит от изначально правильной постановки цели с определением стратегической задачи и тактических мероприятий, необходимых для ее достижения. Существующие методики не следует игнорировать или противопоставлять друг другу, а оперирующий доктор при выборе вмешательства должен руководствоваться не личными пристрастиями к какому либо одному методу, а разумной целесообразностью.
При значительных укорочениях необходима выработка долгосрочной программы, включающей несколько этапов оперативного лечения и, возможно, сочетающей нескольких методов коррекции, способных в симбиозе упростить достижение поставленной цели. Она должна быть максимально эффективной и минимально травматичной, способной гарантировать достижение хороших функциональных и косметических результатов.
Л И Т Е Р А Т У Р А
1. Аболина А.Е., Морозов В.П. // Ортопедия, травматология и протезирование. – 1997. – № 8. – С. 71 –73.
2. Артемьев А.А., Барановский Ю.Г., Ивашкин А.Н. // Эстетическая и реконструктивная хирургия нижних конечностей / под ред. А.А. Артемьева. – М., 2008. – С. 52.
3. Там же. – С. 32–35.
4. Волков М.В. Болезни костей у детей. – М., 1985. – С. 511.
5. Голяховский В., Френкель В. Руководство по чрескостному остеосинтезу методом Илизарова / пер. с англ.; под ред. В.М. Лирцмана. – Спб., 1999. – С. 11–14.
6. Там же. – С. 262–267.
7. Там же. – С. 160–162.
8. Горожанин В.А. Выравнивание длины и формы конечностей у детей // Патология нижних конечностей у детей: сб. науч. тр. – Л., 1976. – С. 44–49.
9. Дедова В.Д., Черкасова Т.И. Оперативное удлинение укороченных нижних конечностей у детей. – М., 1973. – С. 3–25.
10. Дзахов С.Д. // Хирургия. – 1971. – № 5. – С. 92–97.
11. Дзахов С.Д. Оперативные методы коррекции длины ног у детей. – Л., 1972. – С. 224.
12. Ершов Э.В. Диагностика и коррекция деформаций позвоночного столба больных с односторонним укорочением нижней конечности: автореф. дис. …канд. мед. наук. – Курган, 2007. – 30 с.
13. Илизаров Г.А. Способ сращивания костей при переломах и аппарат для осуществления этого способа / Авт. свид. № 98471 СССР, заявлено 9.06.1952 г.; опубл. 17.08.1954 г. – Бюл. № 6.
14. Илизаров Г.А. Значение факторов напряжения растяжения в генезе тканей и формообразовательных процессах при чрескостном остеосинтезе // Чрескостный остеосинтез в ортопедии и травматологии: сб. науч. тр. – Курган, 1984. – Вып. 9. – С. 4–41.
15. Илизаров Г.А., Имерлишвили И.А., Бахлыков Ю.Н. Особенности репаративного костеобразования при различных условиях дистракционного остеосинтеза по Илизарову // Проблемы чрескостного остеосинтеза в ортопедии и травматологии : закономерности регенерации и роста тканей под влиянием напряжения растяжения: сб. науч. тр. – Курган, 1982. – Вып. 8. – C. 27–33.
16. Каплунов О.А. Чрескостный остеосинтез в косметической коррекции формы и длины нижних конечностей: оптимизация методик, клиническая безопасность и перспективы практического применения: автореф. дис. … д-ра мед. наук. – Курган, 2006. – 42 с.
17. Малахов О.А., Кожевников О.В. Неравенство длины нижних конечностей у детей (клиническая картина, диагностика, лечение). Рук-во для врачей. – М., 2008. – С. 6–43.
18. Маркс В.О. Ортопедическая диагностика. Рук-во-справочник. – Минск, 1978. – С. 119–125.
19. Мовшович И.А. Оперативная ортопедия. Рук-во для врачей. – М., 1983. – С. 40–44.
20. Никифорова Е.К. // Многотомное руководство по травматологии и ортопедии / под ред. М.В. Волкова. – М., 1968. – Т. II. – С. 53–54.
21. Николенко В.К., Буряченко Б.П., Давыдов Д.В., Николенко В.К. Эндопротезирование при ранениях, повреждениях и заболеваниях тазобедренного сустава. Рук-во для врачей. – М., 2009. – С. 72.
22. Попков А.В. // Ортопедия, травматология и протезирование. – 1990. – № 10. – С. 69–73.
23. Попова Л.А. Характеристика обращаемости ортопедических больных за специализированной помощью // Материалы VI съезда травматологов-ортопедов СНГ. – Ярославль, 1993. – С. 27.
24. Рухмал Л.Е. // Ортопедия, травматология и протезирование. – 1957. – № 3. – С. 49–50.
25. Садовой М.Я. Модификация корригирующей остеотомии костей голени при удлинении компрессионно-дистракционными аппаратами // Изобретательство и рационализация в травматологии и ортопедии: сб. тр I Всерос. конф. – Л., 1977. – С. 147–148.
26. Соколовский О.А., Воронович А.И., Минаковский И.З. и др. Вариант уравнивания длины нижних конечностей // Актуальные вопр. травмотологии и ортопедии: мат. науч.-практ. конф. травматологов-ортопедов Республики Беларусь, посв. 70-летию БелНИИТО. – Минск, 2000. – Т. 1. – С. 290–294.
27. Ткач А.В., Мартынюк О.В., Аникин А.Е. // Веcтн. ортопедии, травматологии и протезирования. – 2004. – № 1. – С. 42–45.
28. Урьев Г.А. и др. Аппарат автоматической дистракции / Авт. свид. № 3951. – 21.12.2006 г.
29. Урьев Г.А., Соколовский О.А., Ильясевич И.А. и др. Удлинение верхних и нижних конечностей в режиме автоматической дистракции. // Материалы VIII съезда травматологов-ортопедов Республики Беларусь «Развитие травматологии и ортопедии в Республике Беларусь на современном этапе». – Минск, 2008. – С. 224–226.
30. Урьев Г.А., А.С.Дрозд, И.Э.Шпилевский и др. Возможности автоматического управления процессом дистракции в аппарате Илизарова // Актуальные вопр. травматологии и ортопедии. Материалы науч.-практ. конф. травматологов-ортопедов Республики Беларусь. – Минск, 2000. – Т. II. – С. 381–383.
31. Цуканов В.Е., Тарасов В.И., Водилов В.В. и др. Методика комбинированного дистракционного остеосинтеза по направляюшему блокированному стержню при удлинении длинных трубчатых костей: тез. докл. – Екатеринбург, 2007.
32. Чаклин В.Д. Основы оперативной ортопедии и травматологии. – М., 1964. – С. 192–193.
33. Шевцов В.И., Попков А.В. Круглосуточное удлинение конечностей в автоматическом режиме. – Курган, 2003. – С. 1–16.
34. Шевцов В.И., Попков А.В. Оперативное удлинение нижних конечностей. – М., 1998. – C. 192.
35. Шрейнер А.А.(Свердл. НИИТО). – Л., 1982. – С. 28–32. Особенности формирования регенерата при удлинении голени в эксперименте после флексионной остеоклазии // Теор. и клин. аспекты дистракционного остеосинтеза: сб. науч. тр.
36. Abbaspour A., Takata S., Matsui Y. et al. // Int. orthopaedics (SICOT). – 2008. – N 32. – P. 395–402.
37. Abbot L.C. // J. Bone Joint Surg. – 1927. – Vol. 9. – P. 128–152.
38. Barry K., McManus F., O’Brien T. // J. Bone Joint Surg. – 1992. – Vol. 74-B. – P. 275–278.
39. Beaty J.H. // In: Campbell`s Operative Orthopaedics by Canale S.T. – 2003. – Part VIII, Ch. 26.
40. Birch J.G., Samchukov M.L. // J. Am. Acad. Orthop. Surg. – 2004. – Vol. 12. – P. 144-154.
41. Blount W.P., Clarke G.R. // J. Bone Joint Surg. – 1949. – Vol. 31. – P. 464–478.
42. Codivilla A. // Am. J.Orthop. Surg. – 1905. – N 2. – P. 353–369.
43. Holm I., Nordsletten L., Steen H. et al. // J. Bone Joint Surg. – 1994. – Vol. 76-B. – P. 143–146.
44. Hood R.W., Riseborough E.J. // J. Bone Joint Surg. – 1981. – Vol. 63. – P. 1122–1131.
45. Inan M., Chan G., Littleton A.G. // J. Pediatr. Orthop. – 2008. – Vol. 28. – P. 648–651.
46. Kaufman K.R., Miller L.S., Sutherland D.H. // J. Pediatr. Orthop. – 1996. – Vol. 16, N 2. – P. 144–150.
47. Kempf I., Grose A., Abalo C. // Clin. Orthop. – 1986. – N 212. – P. 165–173.
48. Kenwright J., Albinana J. // J. Bone Joint Surg. – 1991. – Vol. 73-B. – P. 671–675.
49. Kocaoglu M., Eralp L., Kilicoglu O. et al. // J. Bone Joint Surg. Am. – 2004. – Vol. 86-A, N 11. – P. 2406–2411.
50. Kocaoglu M., Eralp L., Rashid H.U. et al. // J.Bone Joint Surg. Am. – 2006. -Vol. 88, N 10. – P. 2137-2145.
51. Liu X.C., Fabry G., Molenaers G. et al. // J. Pediatr. Orthop. – 1998. – Vol. 18, N 2. – P. 187–189.
52. Millis M.B., Hall J.E. // J. Bone Joint Surg. – 1979. – Vol. 61. – P. 1182–1194.
53. Moseley C.F., Horn D. // In: Complications in pediatric orthopaedic surgery by Epps C.H. et al. – 1995. – Ch. 31. – P. 737–750.
54. Moseley C.F. // J. Bone Joint Surg. – 1977. – Vol. 59. – P. 174–179.
55. Nordsletten L., Holm I., Steen H. et al. // J. Bone Joint Surg. – 1992. – Vol. 74-B. – P. 406–408.
56. Olerud S., Wallenstein R., Olsson E. // J. Bone Joint Surg. – 1984; – Vol. 66. – P. 792–793.
57. Orthofix XCaliber Periarticular Hybrid Fixator. – Режим доступа: http://www.orthofix.com/products/xcaliber_hybrid.asp?cid=5. – Дата доступа: 3.05.10.
58. Orthofix Intramedullary Skeletal Kinetic Distractor. – Режим доступа: http://www.orthofix.com/intl/ products/recon/pediatrics/ISKD/index.asp#description. – Дата доступа: 3.05.10.
59. Paley D. // Clin. orthop. and rel. res. – 1990. – N 250. – P. 81–104.
60. Paley D. Principles of deformity correction. – New York, 2002. – P. 307–346.
61. Paley D., Bhave A., Herzenberg J.E. // J. Bone Joint Surg. – 2000. – Vol. 82-A, N 10. – P. 1422–1446.
62. Phemister D. B. // J. Bone Joint Surg. – 1933. – Vol. 15. – P. 1–15.
63. Stevens P.M. // J. Pediatr. Orthop. – 2007. – Vol. 27. – P. 253–259.
64. Stryker Hoffmann II External Fixation System. – Режим доступа: http://www.haukeland.no/metodebokorto/Metodebok_Leger/Pdf/hoffmann2_optech.pdf. – Дата доступа: 3.05.10.
65. Surdam J.W., Morris C.D., DeWeese J.D. et al. // J. Pediatr. Orthop. – 2003. – Vol. 23, N 3. – P. 381–384.
66. Taylor spatial frame. – Режим доступа: http://global.smith-nephew.com/us/patients/images/Ortho-Knees/WhatisTSF.jpg. – Дата доступа 3.05.10.
67. Wagner H. // In: Progress in orthopaedic surgery. Leg length discrepancy. The injured knee by Hungerford D.S. – 1977. – Vol. 1. – P. 71–94 .
68. Wagner H. // Clin. Orthop. Rel. Res. – 1978. – N 136. – P. 125–142.
Медицинские новости. – 2011. – №7. – С. 11-19.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.