Cогласно проведенному в 2000 г. Европейским кардиологическим обществом и Американской коллегией кардиологов пересмотру диагностических критериев инфаркта миокарда (ИМ), его верификация основывается на выявлении повышения уровня сердечных тропонинов (Тп) Т и I в крови при наличии клинических и электрокардио-графических симптомов ишемии миокарда [14]. Это привело к признанию роли Тп Т и I как предпочтительных биохимических маркеров ИМ и к уменьшению значения МВ фракции креатинфосфокиназы (КФК). Причиной приоритетного использования сердечных тропонинов в диагностическом алгоритме ИМ является их высокая специфичность даже в случаях незначительного некроза миокарда [1, 8].
Биология тропонинов
Тропонины представляют собой белковые молекулы, формирующие состоящий из трех субъединиц (Тп С, Тп Т и Тп I) комплекс, расположенный на актиновых филаментах в поперечно-полосатой мускулатуре. Тропониновый комплекс участвует в процессах сокращения и расслабления миокарда. Тп С — Са2+-связанный протеин — участвует в регуляции деятельности актиновых филаментов. Тп I ингибирует процесс сокращения мышечных волокон при нарушении связи Тп С с ионами кальция. Тп Т обеспечивает взаимодействие всего тропонинового комплекса с тропомиозином и филаментами актина [12]. В то время как основная часть сердечных тропонинов фиксирована на сократительных белках, небольшое их количество (6—8% Тп Т и 3,5% Тп I) находится в свободном состоянии в цитозоле (рисунок) [7, 11, 14]. В норме сердечные тропонины не попадают в системный кровоток, хотя при некоторых заболеваниях (например, при тромбоэмболии легочных артерий), при длительных интенсивных физических нагрузках вероятна (но до сих пор не доказана) транзиторная трансмембранная «утечка» цитозольного пула тропонинов. Продемонстрировано, что Тп Т и Тп I — более специфичные и чувствительные маркеры миокардиального повреждения, чем креатинфосфокиназа и ее МВ фракция.
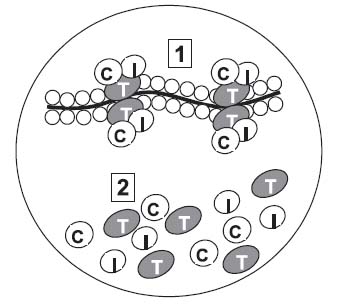
Рисунок. Внутриклеточные фракции тропонинов: 1 – связанная фракция тропонинов; 2 – цитозольная фракция тропонинов
Острый инфаркт миокарда
В соответствии с действующими рекомендациями диагноз острого ИМ может быть выставлен на основании повышения тропонинов в крови выше 99-го перцентиля нормальных значений при сочетании с симптомами ишемии миокарда. В результате увеличилось количество диагностируемых небольших поражений ИМ, которые не могли быть выявлены при использовании МВ-КФК. Кроме того, согласно результатам многочисленных крупных исследований и нескольких метаанализов, показано отрицательное прогностическое значение повышенного уровня тропонинов. Так, в метаанализе, проведенном F. Ottani et al., установлено, что относительный риск смерти и развития ИМ в течение 30 дней оказался в 3,44 раза выше среди пациентов с положительным тропониновым тестом при сравнении с тропонин-негативными пациентами с нестабильной стенокардией [15]. В некоторых исследованиях показано, что наличие и размеры коронарного тромба прямо пропорциональны концентрации тропонина в крови. Поэтому в настоящее время повышение уровня тропонинов может рассматриваться как маркер нестабильной атеросклеротической бляшки и тромбоза коронарных артерий [15]. Интенсивная антикоагулянтная и антитромботическая терапия, а также раннее применение инвазивных вмешательств у тропонин-положительных больных ассоциируется с лучшими результатами лечения и прогнозом.
Повышение уровня тропонинов в периферической крови у больных с ИМ регистрируется через 6 часов после начала ангинозного приступа, поэтому проведение теста в первые часы нецелесообразно. Оптимальным является двукратное определение уровня тропонинов через 6 и 12 часов от начала заболевания. В течение 2 недель от начала ИМ концентрация тропонина в крови постепенно возвращается к исходному уровню. В этот период информативность тропонинов для диагностики рецидивов ИМ может быть невысокой и требовать проведения повторных исследований в динамике.
Острый коронарный синдром
Повышение уровня тропонинов у больных с острым коронарным синдромом (ОКС) является критерием, позволяющим дифференцировать ИМ без подъема сегмента ST и нестабильную стенокардию. В ряде случаев у пациентов с наличием симптомов ОКС и повышенным содержанием тропонинов в крови при проведении коронарографии не обнаруживаются признаки гемодинамически значимого атеросклеротического поражения коронарных артерий. Возможная причина этого явления — острое формирование тромба на эрозированной пристеночной атеросклеротической бляшке с последующим его растворением под воздействием антитромботического лечения или за счет его смещения вниз по току крови при проведении коронарографии. Тем не менее появление тропонинов в крови у таких пациентов свидетельствует о повышенном риске развития ИМ и смерти [12]. Следует подчеркнуть, что трактовка тропонин-позитивных результатов как ложноположительных у пациентов с подозрением на ОКС с ангиографически интактными коронарными артериями неверна, вводит в заблуждение врачей и может стать причиной неадекватного лечения.
Чрескожные коронарные вмешательства
После успешного проведения чрескожных коронарных вмешательств (ЧКВ) (ангиопластика, стентирование) может отмечаться незначительное повышение уровня тропонинов у 24—40% больных хронической ИБС. В настоящее время нет сомнений, что появление тропонинов после коронарных вмешательств имеет «сердечное» происхождение. Причиной повышения тропонинов в таких ситуациях служит транзиторная ишемия, вызванная интракоронарным раздутием баллона, вмешательством на артерии, диссекцией коронарных артерий, микроэмболизацией дистального русла материалом бляшек. При этом тропонины оказались более чувствительными для диагностики малых повреждений миокарда при интракоронарных вмешательствах, чем креатинфосфокиназа и ее МВ фракция [15]. Результаты проведенных исследований свидетельствуют о неблагоприятном прогнозе тропонин-положительных пациентов в плане риска развития сердечно-сосудистых катастроф [17]. На вопрос, какой же уровень тропонинов должен служить основанием для выставления диагноза ИМ после ЧКВ, однозначного ответа не существует. Ряд экспертов предлагает выставлять диагноз ИМ в случаях, когда определяемый уровень тропонина в 3 и более раз превышает нормальные значения (99-й перцентиль, указанный в инструкции к реагентам).
Хирургические вмешательства
Уровень сердечных тропонинов всегда повышается после оперативных вмешательств на сердце вследствие несовершенной кардиопротекции, реперфузионного повреждения миокарда и прямой травмы сердца во время операции. Однако повышение тропонинов необязательно свидетельствует о периоперационном ИМ. Учитывая, что количество тропонинов, попадающих в кровоток, зависит от объема операции, регистрируемый уровень данного маркера не может служить надежным критерием ИМ. Диагноз «инфаркт миокарда» должен выставляться на основании комплексного клинико-инструментального исследования, включая ЭКГ и эхокардиографию. В то же время значения тропонина крови, в 5 и более раз превышающие нормальные, указывают на высокую вероятность периоперационного ИМ. В исследованиях установлено, что независимо от наличия или отсутствия периоперационного ИМ существует прямая связь между постоперационным повышением тропонинов и увеличением смертности [13].
Другие состояния, сопровождающиеся повышением уровня тропонинов
Несмотря на то что в многочисленных исследованиях подтверждается высокая чувствительность и специфичность тропониновых тестов в диагностике ИМ, есть ряд состояний, не связанных с атеротромбозом коронарных артерий, но сопровождающихся повышением уровня тропонинов в крови: сепсис, тромбоэмболия легочных артерий (ТЭЛА), острая и хроническая сердечная недостаточность (СН), острые перикардиты и миокардиты, ХПН, длительные чрезмерные физические нагрузки, проведение радиочастотной аблации, электрической кардиоверсии, трансплантации сердца, химиотерапии.
При сепсисе повышение содержания тропонинов в крови отмечается в 36—85% случаев и обусловлено лихорадкой, тахикардией, системной гипоксемией, микроциркуляторной дисфункцией, гипотензией и иногда анемией. В результате потребление кислорода миокардом не соответствует его потребностям, что приводит к ишемии и повреждению кардиомиоцитов. Местные и системные факторы воспаления, включая фактор некроза опухоли α, интерлейкин-6, бактериальные эндотоксины, способствуют непосредственному повреждению миокарда. Повышение тропонинов при данном состоянии коррелирует с тяжестью сепсиса и также обладает прогностической ценностью.
При ТЭЛА подъем уровня тропонинов отмечается в 32—50% случаев [10]. Предполагается, что высвобождение тропонинов происходит из-за повреждения дилатированного правого желудочка в результате резкого увеличения давления в легочной артерии. Другими возможными причинами повышения тропонинов при ТЭЛА являются уменьшение коронарной перфузии и гипоксемия как следствие нарушения процессов перфузии и вентиляции. Однако концентрация тропонинов при ТЭЛА значительно ниже и сохраняется более короткое время, чем при ИМ. У пациентов с ТЭЛА и повышением уровня тропонинов в крови риск неблагоприятного исхода возрастает в 10 раз. Интересно, что выброс тропонинов в кровоток уменьшается при проведении тромболизиса или эмболэктомии [10].
Кратковременные подъемы тропонинов при сердечной недостаточности связаны с нарушением сократимости миокарда и коррелируют с тяжестью СН и прогнозом. Прогрессирование СН в результате некроза и апоптоза кардиомиоцитов, активации ренин-ангиотензин-альдостероновой и симпатической нервной системы, выброса медиаторов воспаления также ассоциируется с персистирующим повреждением миокарда с постепенной заменой погибших клеток фиброзной тканью. При декомпенсированной СН повышение уровня тропонинов является следствием чрезмерного напряжения стенок миокарда, возникающего в результате перегрузки объемом и сопротивлением. Все это приводит к субэндокардиальной ишемии и объясняет появление тропонинов в крови.
Некоторое увеличение содержания тропонинов определяется в 32—49% случаев при острых перикардитах и в 34% случаев при миокардитах. У всех пациентов, подвергшихся трансплантации сердца, наблюдается повышение тропонинов в течение 3 месяцев.
При длительных чрезмерных физических нагрузках также может отмечаться кратковременный подъем концентрации тропонинов (преимущественно за счет цитозольного пула), нормализующийся через 24 часа. Интересно, что в одном из исследований, в котором 10 атлетов принимали участие в забеге на 216 км, уровень тропонинов оставался нормальным у всех участников, хотя у одного из спортсменов развился рабдомиолиз с повышением КФК до 27000 Ед/л [4].
Концентрация тропонинов в крови может повышаться и при терминальной стадии ХПН, причем чаще определяется Тп Т, нежели Тп I. Это может объясняться несколькими причинами. Во-первых, цитозольный пул Тп I в 2 раза меньше, чем Тп Т. Во-вторых, молекула Тп I имеет больший положительный заряд и легче проходит через диализирующую мембрану. В-третьих, Тп I высвобождается в комплексе с Тп С, в результате чего антигенные детерминанты, необходимые для закрепления антитела в методах определения Тп I, могут оказаться блокированными Тп С. Наконец, Тп I биологически менее стабилен, чем Тп Т, и может подвергаться фрагментации, окислению и фосфорилированию, что влияет на результаты иммунологических методов определения тропонинов [6, 9].
Тропонин Т или I?
Сегодня в распоряжении клиницистов имеются методы количественного и качественного определения уровня Тп Т и I [2, 4]. Определение как Тп Т, так и Тп I при условии использования качественных реагентов позволяет высокоинформативно диагностировать повреждение миокарда. Как уже отмечалось, Тп Т более чувствителен к появлению почечной недостаточности, чем Тп I. При остальных состояниях оба белка имеют эквивалентную диагностическую информативность.
На сегодняшний день диагностикум для Тп Т выпускается только одним производителем, что исключает проблемы при сравнении и интерпретации результатов данного маркера. Поскольку реагенты для определения Тп I производят многие компании (таблица), использующие различные материалы и антитела к разным эпитопам маркера, могут возникать трудности при сравнении результатов, полученных с использованием разных диагностикумов. Выполненные исследования и качественные оценочные шкалы показали большой разброс пороговых значений для Тп I. Так, исследование, включающее 14 методов определения Тп I, выявило 20 отличий между ними [11]. Невозможность установить унифицированные пороговые уровни для Тп I создает существенные проблемы для лабораторий и клиницистов при интерпретации результатов и может потребовать применения референтной измерительной системы для стандартизации результатов тестов [16].
|
|
Минимальный порог детекции, нг/мл
|
|
ARCH STAT Troponin I, Abbott Diagnostics
AxSYM Troponin-I ADV, Abbott Diagnostics
i-STAT, Abbott Laboratories
Centaur, Bayer Diagnostics
Access AccuTnI Troponin I, Beckman Coulter
Triage Cardiac Panel, Biosite
Dimension RxL, Dade Behring
Stratus CS, Dade Behring
Immulite, Diagnostic Products Corporation
Vitros, Ortho-Clinical Diagnostics
Response, Ortho-Clinical Diagnostics
Elecsys, Roche Diagnostics
Reader, Roche Diagnostics
Tosoh AIA, Global Medical Instrumentation Inc.
|
|
|
Таблица. Основные характеристики тропониновых тестов [11]
В настоящее время в Республике Беларусь зарегистрирован иммунофлюоресцентный метод количественного определения Тп I «Biosite, Triage Cardiac Panel» (США). Пороговый уровень Тп I, определенный как 99-й перцентиль его концентрации у практически здоровых лиц, составил <0,05 нг/мл. Чувствительность данного метода определения Тп I при диагностике ИМ — 65% через 6 часов и 91% через 24 часа от начала болевого приступа, специфичность – 100% и 90,1% соответственно [8].
Таким образом, использование специфичных количественных показателей, каковыми являются уровни сердечных тропонинов, значительно повышает оперативность и точность диагностики ИМ, что позволяет рационализировать ведение пациентов в остром и отдаленном периодах заболевания. Необходимость более широкого применения тропониновых тестов особенно актуальна для Беларуси, где в качестве биохимических маркеров некроза миокарда до сих пор широко используются ферменты, не включенные в международные рекомендации из-за низкой специфичности (например, аланинаминотрансфераза, аспартат-аминотрансфераза, лактатдегидрогеназа, общий пул креатинфосфокиназы).
Наиболее важные моменты, которые следует учитывать при применении тропонинов в клинической практике:
1) сердечные изоформы тропонина специфичны для кардиомиоцитов;
2) повышение тропонина в крови свидетельствует о повреждении клеток миокарда, но не объясняет механизм повреждения;
3) у пациентов с клиническим проявлениями ишемической болезни и повышенным уровнем тропонинов в крови должен быть выставлен диагноз ИМ, у пациентов без симптомов острой ишемии миокарда следует исключить другие причины повышения тропонинов;
4) для правильной интерпретации результатов необходимо знать 99-й перцентиль используемых методов определения тропонина.
Литература
1. Сапрыгин Д.Б. // Лечащий врач. — 2005. — № 4. – С. 54—56.
2. Староверов И., Амелюшкина В., Филипенко М. и др. // Врач. – 2001. — № 4. – С. 38—39.
3. Филипенко М.Б., Амелюшкина В.А., Короткова А.А. и др. // Клин. лабор. диагностика. – 2003. — № 12. – С. 11—13.
4. Шалаев С.В., Семухин М.В., Панин А.В. // Кардиология. — 2001. — № 3. – С. 84—89.
5. Швец О.И., Мазур Н.А., Танхилевич Б.М. и др. // Кардиология. — 1999. — № 9. – С. 53—56.
6. Apple F. S., Murakami M.M., Pearce L.A. et al. // Circulation. – 2002. – V. 106. — Р. 2941–2945.
7. Babium L., Jaffe A.S. // CMAJ. – 2005. – V. 173, N 10. – Р. 1191—1202.
8. Cardiac panel for rapid quantification of CK-MB, myoglobin and troponin I. Product insert, 2004.
9. Dierkes J., DomroseU., Westphal S. et al. // Circulation. – 2000. — V. 102. – Р. 1964 — 1969.
10. Giannitsis E., Muller-Bardorff M., Kurowski V. et al. // Circulation. – 2000. – V. 102. – Р. 211—217.
11. Jaffe A.S., Babium L., Apple F. S. et al. // JACC. – 2006. – V. 48. – Р. 1 — 11.
12. Korff S., Katus H.A., Giannitsis E. // Heart. — 2006. – V. 92. – Р. 987 — 993.
13. Lehrke S., Steen H., Sievers H.H. et al. // Clin. Chemistry. – 2004. – V. 50. – Р. 1560–1567.
14. Myocardial infarction redefined — a consensus document of the Joint European Society of Cardiology/American College of Cardiology Committee for the redefinition of myocardial infarction // Eur. Heart J. — 2000. – V. 21. – P. 1502—1513.
15. Ottani F., Galvani M., Nicolini F. A. et al. // Amer. Heart J. — 2000. — V. 140. — Р. 917 — 927, abstr.
16. Panteghini M. // Clin. Chemistry. — 2005. — V. 51. — Р. 1594—1597.
17. Ricciardi M.J., Davidson C.J., Gubernikoff G. et al. // Amer. Heart J. – 2003. – V. 145. – Р. 522—528.
18. Wu A.H.B. // Circulation. — 2006. – V. 114. — Р. 1673—1675.
Медицинские новости. – 2007. – №10. – С. 7-10.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.